Subaraknoid kanama
Subaraknoid kanama (SAK, Subaraknoid hemoraji), araknoid membran ile beyni çevreleyen pia mater arasındaki alan olan subaraknoid boşlukta meydana gelen kanamalardır.
| Subaraknoid kanama | |
|---|---|
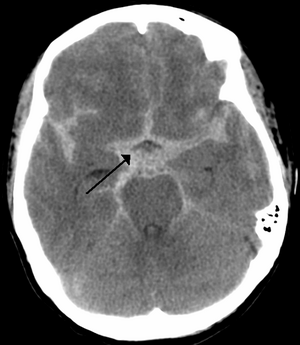 | |
| Bilgisayarlı tomografide beynin bazal yapıları arasındaki subaraknoid alanda beyaz renkte görünen subaraknoid kanama izlenmektedir. | |
| Uzmanlık | Beyin ve Sinir Cerrahisi |
| Komplikasyon | Gecikmiş serebral iskemi, vazospazm, epilepsi, Hidrosefali, Kalıcı nörolojik defisit[1] |
| Nedenleri | Kafa travması, İntrakraniyal anevrizma[1] |
| Risk faktörü | Yüksek tansiyon, sigara, alkolizm, kokain[1] |
| Ayırıcı tanı | Menenjit, Migren, venöz sinüs trombozu[2] |
| Sıklık | Yılda 1/10000[1] |
Ani ortaya çıkan kusma, bilinç düzeyinin azalması, ateş, nöbet, şiddetli bir baş ağrısı ile bulgu vermektedir. En sık bulgu ani başlangıçlı, şiddetli, kişinin hayatında yaşadığı en şiddetli baş ağrısı şeklinde tarif ettiği baş ağrısıdır. Ense sertliği veya boyun ağrısı da nispeten yaygındır. İnsanların yaklaşık dörtte birinde, büyük kanama öncesindeki bir ay içerisinde şiddeti daha hafif baş ağrısı şikayeti izlenmektedir (sentinel baş ağrısı).
SAK, kafa travması sonucu veya kendiliğinden gerçekleşebilir, genellikle serebral bir anevrizmanın yırtılmasından (rüptüre olmasından) kaynaklanır.[1] Kendiliğinden gerçekleşen (spontan) vakalar için risk faktörleri arasında yüksek tansiyon, sigara kullanımı, aile öyküsü, alkolizm ve kokain kullanımı sayılabilir. Semptomlar başladıktan sonraki ilk 6 saat içerisinde BT taraması ile tanı konulabilir.[3] Görüntülemenin tanı koydurucu olmadığı durumlarda lomber ponksiyon da kullanılabilir. Subaraknoid kanama teşhisi konulduktan sonra kanamanın sebebi için doğrulayıcı ek tetkiklere gerek duyulmaktadır.
Tedavi, acil nöroşirürjikal girişim (beyin cerrahisi) veya radyolojik olarak yapılan endovasküler girişimlerdir.[1] Tedavi gerçekleşinceye kadar kan basıncını düşürmek için labetalol gibi ilaçlar gerekebilir. Subaraknoid kanamalı hastalarda yüksek ateş de izlenebilir ve bu hastalarda ateşin düşürülmesi önemlidir. Vazospazmı önlemek için sıklıkla bir kalsiyum kanal blokeri olan nimodipin kullanılır. Oluşabilecek nöbetlerin önlenmesi için profilaktik nöbet ilacı kullanımı konusu tartışmalıdır. Altta yatan bir anevrizma nedeniyle SAK'lı kişilerin yaklaşık yarısı 30 gün içinde ölür ve hayatta kalanların yaklaşık üçte birinde kalıcı nörolojik problemler izlenir. Yüzde on ile on beş arasında bir hasta grubu ise hastaneye ulaşmadan kaybedilmektedir.[4]
Spontan SAK yılda yaklaşık 10.000 kişiden birinde görülmektedir.[1] Kadınlar erkeklerden daha sık etkilenmektedir. Yaşla birlikte daha yaygın hale gelirken, hastaların yaklaşık %50'si 55 yaşın altında bulunmaktadır.[4] Subaraknoid kanama, bir inme şeklidir ve tüm inmelerin yaklaşık yüzde 5'ini oluşturmaktadır. Anevrizma cerrahisi ilk kez 1930'larda yapılmaya başlanmıştır.[5] 1990'lardan beri birçok anevrizma, büyük bir kan damarı yoluyla gerçekleştirilen endovasküler tedavi adı verilen daha az invazif prosedürlerle tedavi edilmektedir.[6]
Belirti ve bulgular
değiştirSubaraknoid kanamanın klasik semptomu şimşek şeklinde baş ağrısıdır ("kafaya ani alınan darbe gibi"[2] veya "şimdiye kadarki en kötü baş ağrısı" olarak tanımlanan, saniyeler ila dakikalar içinde gelişen semptomlardır). Bu baş ağrısı sıklıkla oksiput denilen başın arka kısmında meydana gelmektedir.[7] İnsanların yaklaşık üçte birinin bu karakteristik baş ağrısından başka hiçbir semptomu yoktur ve bu semptomla hastaneye başvuran her on kişiden birine daha sonra subaraknoid kanama teşhisi konmaktadır.[4] Kusma olabilir ve 14 kişiden 1'inde nöbet izlenir.[4] Ense sertliği ve diğer menenjismus belirtileri, konfüzyon, azalmış bilinç veya koma durumu izlenebilir.[4]
Ense sertliği genellikle SAK'ın ilk başlamasından altı saat sonra ortaya çıkar.[8] Tek taraflı pupillerin genişlemesi ve ışık reaksiyonunun kaybolması artmış kafa içi basıncına bağlı herniasyonu işaret edebilir.[4] Artmış kafa içi basınca bağlı göz içi kanama fundoskopide görülebilir, bu subhyaloid kanama (gözün vitröz gövdesini saran hyaloid membran altında kanama) ve vitröz kanama şeklinde olabilir. Bu Terson sendromu olarak bilinir ve daha şiddetli SAK'ta daha yaygın olarak tespit edilir.[9]
Okülomotor sinir palsisi (etkilenen göz aşağıya ve dışarıya bakar, aynı taraftaki göz kapağı kaldırılamaz) posterior komünikan arterden meydana gelen kanamalarda izlenebilir.[4][7] Kanama sebebi bir anevrizma ise nöbetler daha yaygındır; aksi takdirde semptomlardan kanamanın yerini ve kökenini tahmin etmek zordur.[4]
İntraserebral kanama ve artmış kafa içi basıncı kombinasyonu "sempatik deşarja", yani sempatik sistemin aşırı aktivasyonuna yol açmaktadır. Bunun iki mekanizma ile meydana geldiği düşünülmektedir. Medulla (beyin sapı) üzerine inen sempatik sinir sisteminin aktivasyonuna yol açan doğrudan bir etki ve sempatik sistemi aktive eden periferik dolaşımda bulunan yerel enflamatuvar sitokinlerin salınmasından kaynaklandığı düşünülmektedir. Sempatik dalgalanmanın bir sonucu olarak kan basıncında ani artışa; kalp ventriküllerinin artan kontraktilitesi ve artmış sistemik vasküler dirence yol açan artmış vazokonstriksiyon (damarlar lümeninin daralması) aracılık etmektedir. Bu sempatik dalgalanmanın sonuçları ani, şiddetli olabilir ve sıklıkla hayatı tehdit edebilir. Adrenalinin yüksek plazma konsantrasyonları ayrıca kardiyak aritmilere (kalp hızı ve ritmindeki düzensizliklere), elektrokardiyografik değişikliklere (vakaların yüzde 27'sinde)[10] ve kalp durmasına (vakaların yüzde 3'ünde) neden olabilir.[4][11] Bu sürecin başka bir sonucu, pulmoner dolaşımda artan basıncın, akciğer kılcal damarlarından akciğerin hava boşluklarına (alveollere) sızmasına neden olduğu nörojenik pulmoner ödemdir.[12]
Subaraknoid kanama, kafa travması geçiren kişilerde de görülebilir ve travmatik SAK olarak adlandırılır. Semptomlar baş ağrısı, bilinç düzeyinin düşmesi ve hemiparezi (vücudun bir tarafının zayıflığı) olabilir. SAK, travmatik beyin hasarında sık rastlanan bir durumdur ve bilinç düzeyinde bozulma ile ilişkili ise kötü prognoz işaretidir.[13]
Şiddetli baş ağrısı subaraknoid kanamanın karakteristik semptomu iken, bu semptom ile başvuranların %10'undan azında araştırmalarda SAK tespit edilir.[3] Bu nedenle ayırıcı tanıda başka hastalıkların da araştırılması gerekebilir.[14]
Nedenler
değiştirÇoğu SAK vakası, kafaya alınan travmalardan kaynaklanır.[1][15] Travmatik SAK genellikle kafatası kırığı veya kafa içi yaralanma yakınında izlenir.[16] Travmatik beyin hasarının diğer formlarıyla birlikte izlendiğinde prognoz daha kötüdür. Bununla birlikte, bunun SAK'ın doğrudan bir sonucu olup olmadığı veya subaraknoid kan varlığının sadece daha ciddi bir kafa travmasının bir göstergesi olup olmadığı belirsizdir.[17]
Spontan vakaların yüzde 85'inde neden beyindeki arterlerden birinin duvarındaki bir zayıflık sonucu ortaya çıkan serebral anevrizmaların kanaması sonucu meydana gelir. Bu anevrizmalar büyük çoğunluğu beynin ana besleyici atar damarlarının oluşturduğu Willis poligonu ve bunların dalları üzerinde bulunur. Çoğu vaka küçük anevrizmaların kanamasından kaynaklansa da, daha büyük anevrizmaların (daha nadir) rüptüre olma olasılığı daha yüksektir.[4]
Spontan SAK vakalarının yüzde 15-20'sinde ilk anjiyogramda anevrizma saptanmaz.[16] Bunların yaklaşık yarısı, kanın orta beyin (mezensefalon) çevresindeki subaraknoid boşluklarla sınırlı olduğu anevrizmal olmayan perimezensefalik kanamaya atfedilir (Benin perimezensefalik SAK). Bunlarda kanın kaynağı belirsizdir.[4] Kalanlar kan damarlarını etkileyen diğer bozukluklardan (serebral arteriyovenöz malformasyonlar gibi), omurilikteki kan damarlarının bozukluklarından ve çeşitli tümörlere bağlı kanamalardan kaynaklanmaktadır.[4]
Kokain kötüye kullanımı ve orak hücre anemisi (genellikle çocuklarda) ve nadiren antikoagülan tedavi, koagülasyon ve hipofiz apopleksi sorunları da SAK ile sonuçlanabilir.[8][16] Genellikle travmanın neden olduğu vertebral arterin diseksiyonu (damar duvarının yaralanması), diseksiyona uğrayan segment kafatası içindeyse subaraknoid kanamaya neden olabilir.[18]
Patofizyoloji
değiştirSerebral vazospazm, subaraknoid kanamanın neden olduğu komplikasyonlardan biridir. Genellikle anevrizma olayından sonraki üçüncü günden itibaren olur ve 5. ila 7. günde zirveye ulaşır.[19] Bu komplikasyon için önerilen birkaç mekanizma vardır. Subaraknoid kanamadan salınan kan ürünleri, tirozin kinaz yolunu uyarır, kalsiyum iyonlarının hücre içi depodan salınmasına neden olarak serebral arter duvarındaki düz kasların kasılmasına neden olur. Beyin omurilik sıvısında (BOS) oksihemoglobin, serbest radikalleri, endotelin-1, prostaglandini artırarak ve nitrik oksit ve prostasiklin seviyesini azaltarak vazokonstriksiyona neden olur. Ayrıca, serebral arterlere zarar veren otonom sinir sistemi rahatsızlıklarının da vazospazma neden olduğu düşünülmektedir.[20]
Ani ve şiddetli baş ağrısı ile acil servise başvuran kişilerin sadece yüzde 10'unda SAK olduğu için menenjit, migren ve serebral venöz sinüs trombozu gibi diğer olası nedenlerin ayırıcı tanıları yapılmalıdır.[2] İntraserebral kanama (beyin dokusu içine kanama), SAK'tan iki kat daha yaygındır ve sıklıkla yanlış teşhis olarak ikincisi konur.[21] SAK'ın migren veya gerilim baş ağrısı olarak yanlış teşhis edilmesi alışılmadık bir durumdur ve bu da BT taraması yapılmasını geciktirebilir. 2004 yılında yapılan bir çalışmada, vakaların yüzde 12'sinde bu problem yaşandı. Yanlış tanı konan vakalar genellikle küçük kanamaları olan ve bilinç bozukluğunun eşlik etmediği kişilerdi.[22] Bazı insanlarda baş ağrısı kendi kendine düzelebilir ve başka semptom izlenmeyebilir. Bu tip baş ağrısına "sentinel baş ağrısı" denir ve anevrizmadan kaynaklanan küçük bir sızıntıdan ("uyarı sızıntısı") kaynaklandığı varsayılır.
Subaraknoid kanaması olduğundan şüphelenilen bir kişiyi değerlendirmek için ilk adım tıbbi geçmişin dikkatlice sorgulanması ve fizik muayenedir. Tanı sadece klinik bulgular ve standart tıbbi görüntüleme ile yapılamaz ise kanamayı doğrulamak veya dışlamak için lomber ponksiyon gerekebilir.[3]
Görüntüleme
değiştirTercih edilen ilk görüntüleme tetkiki kontrastsız bilgisayarlı tomografidir. BT yüksek bir hassasiyete sahiptir ve semptomların başlamasından sonraki altı saat içinde vakaların %98,7'sini doğru bir şekilde tanımlayabilir.[23] BT taraması, altı saat içinde yapılırsa normal nörolojik muayenesi olan bir kişinin teşhisi sağlanabilir.[24] Bundan sonra etkinliği düşer.[1] Manyetik rezonans görüntüleme (MRI) kanamadan sonraki birkaç günde kanamayı görüntülemede BT'den daha duyarlı hale gelir.[4]
Lomber ponksiyon
değiştirBT'nin normal olduğu kişilerde, beyin omurilik sıvısının (BOS) hipodermik bir iğne kullanılarak spinal kanalın subaraknoid boşluğundan lomber ponksiyon ile alındığı durumlarda hastaların %3'ünde kanama gösterilmiştir.[4] Bu nedenle görüntüleme, semptomların başlamasından altı saat sonraya ertelendiğinde ve negatif olduğunda SAK şüphesi olan kişilerde kontrastlı bir lomber ponksiyon veya BT taraması yapılması tavsiye edilir.[24] En az üç tüp toplanır.[8] Tüm şişelerde eşit sayıda kırmızı kan hücresi eşit olarak bulunursa, bu subaraknoid kanamaya işaret eder. Şişe başına hücre sayısı azalırsa, işlem sırasında küçük bir kan damarına zarar gelmiş olması daha olasıdır (travmatik lomber ponksiyon).[25]
BOS örneği ayrıca santrifüjlenmiş tüpün üstte kalan sarı görünümü olan ksantokromi için de incelenir. Bu, spektrofotometri (ışığın belirli dalga boylarının emiliminin ölçülmesi) veya görsel inceleme ile belirlenebilir. Hangi yöntemin daha üstün olduğu belirsizdir.[26] Ksantokromi, baş ağrısının başlamasından birkaç gün sonra SAK'ı tespit etmek için güvenilir bir yol olarak kullanılır.[27] Kırmızı kan hücrelerinden (eritrosit) hemoglobinin bilirubine metabolize olması birkaç saat sürdüğü için baş ağrısının başlangıcı ile lomber ponksiyon arasında en az 12 saatlik bir süre gereklidir.[4]
Anjiyografi
değiştirSubaraknoid kanama doğrulandıktan sonra, kökeninin belirlenmesi gerekir. Kanama sebebi BT taramasındaki görünüme göre bir anevrizma kaynaklanmış ise, konvansiyonel anjiyografi (bir katater yardımı ile büyük bir atardamardan -genellikle femoral arter- girilerek verilen kontrast madde ile damarların ve anevrizmanın görüntülenmesi) veya BT-anjiyografi (damardan kontrast madde verilerek çekilen özel bir tomografi görüntüleme yöntemi) ile bulunmaya çalışılır. Konvansiyonel anjiyografi ile aynı seansta tedavi de uygulanabilir.[4][25]
EKG
değiştirElektrokardiyografik değişiklikler subaraknoid kanamada nispeten yaygındır ve vakaların yüzde 40-70'inde görülür. Kalp krizini taklit eden QT uzaması, Q dalgaları, kardiyak aritmiler ve ST yükselmesini izlenebilir.[28]
Sınıflandırma
değiştirSAK için çeşitli derecelendirme ölçekleri mevcuttur. Glasgow Koma Ölçeği (GKS), bilinci değerlendirmek için her zaman kullanılmaktadır. SAK'ı değerlendirmek için kullanılan ölçeklerde alınan yüksek puanlar kötü prognoz ile ilişkilidir.[29]
SAK derecelendirmelerinde klinik değerlendirmeye dayanan ilk ölçek 1968'de Hunt ve Hess tarafından tanımlandı:[30]
| Derece | Belirti ve bulgular | Sağkalım |
|---|---|---|
| 1 | Asemptomatik veya minimal baş ağrısı ve hafif ense sertliği | %70 |
| 2 | Orta şiddette baş ağrısı; ense sertliği; kraniyal sinir felci dışında nörolojik defisit yok | %60 |
| 3 | Konfüzyon, letarji; minimal nörolojik defisit | %50 |
| 4 | Stupor; orta ila şiddetli hemiparezi; erken deserebrasyon rijiditesi | %20 |
| 5 | Derin koma; deserebrasyon rijiditesi | %10 |
Fisher Evrelemesi, subaraknoid kanamanın BT'de görünüm özelliklerine göre tanımlanır.[31]
| Derece | Kanamanın görünümü (BT) |
|---|---|
| 1 | Hiçbiri belli değil |
| 2 | 1'den az mm kalınlıkta |
| 3 | 1'den fazla mm kalınlıkta |
| 4 | İntraventriküler kanama veya parankimal kanama |
Bu ölçek, Claassen ve arkadaşları tarafından SAK boyutundan ve eşlik eden intraventriküler kanamadan kaynaklanan ilave riskleri de barındırması açısından modifiye edilmiştir. 0 - kanama yok; 1 - IVH (ventrikül içi kanama) olmadan minimum SAK; 2 - IVH ile minimum SAK; 3 - IVH olan veya olmayan kalın SAK; 4 - IVH ile kalın SAK).[32]
Dünya Beyin Cerrahları Federasyonu (WFNS) sınıflandırması, semptomların şiddetini ölçmek için Glasgow koma skorunu ve fokal nörolojik defisitleri kullanmıştır.[33]
| WFNS sakalası[33] | ||
|---|---|---|
| Sınıf | GKS | Fokal nörolojik defisit |
| 1 | 15 | Yok |
| 2 | 13-14 | Yok |
| 3 | 13-14 | Mevcut |
| 4 | 7-12 | Mevcut veya yok |
| 5 | <7 | Mevcut veya yok |
Ogilvy ve Carter tarafından sonuçları tahmin edebilmek ve tedaviyi değerlendirmek için kapsamlı bir sınıflandırma şeması önerilmiştir.[34]
Tarama ve önleme
değiştirAnevrizma taramasının popülasyon düzeyinde yapılması, nispeten nadir görülmesi nedeniyle maliyet-etkin olmayacaktır. Anevrizmal subaraknoid kanama geçirmiş iki veya daha fazla birinci derece akrabaya sahip kimselerde tarama yapılması, Avrupa İnme Örgütü protokolünce önerilmektedir. Yalnızca bir tane birinci derece akrabasında anevrizmal subaraknoid kanama görülen kimselerin taranmasının maliyet-etkin olabileceğine dair bulgular vardır.[4][35][36]
Kalıtsal bir böbrek hastalığı olan otozomal dominant polikistik böbrek hastalığının, vakaların yüzde 8'inde serebral anevrizmalarla ilişkili olduğu bilinmektedir, ancak bu tür anevrizmaların çoğu küçüktür ve bu nedenle rüptür olasılığı düşüktür. Sonuç olarak bu hastalarda taramanın sadece bir aile üyesinin rüptüre anevrizmaya bağlı SAK geçirdiğinde yapılması önerilir.[37]
Beyin görüntülemesinde tesadüfen bir anevrizma tespit edilebilir; serebral anevrizmaların tedavileri potansiyel komplikasyonları nedeniyle muammadır. Uluslararası Rüptüre olmamış İntrakraniyal Anevrizmalar Çalışması (ISUIA), hem daha önce subaraknoid kanaması olan kişilerde hem de başka yollarla anevrizması olan kişilerde prognostik veriler incelenmiş. Daha önce bir SAH geçirmiş olanların diğer anevrizmalardan kanama olasılığı daha yüksektir. Buna karşılık, hiç kanamayan ve küçük anevrizması olanların (10 mm'den küçük) SAK geçirme olasılığı düşüktür ve bu anevrizmaları onarma girişimlerinden zarar görmesi muhtemeldir.[38] ISUIA ve diğer çalışmalara dayanarak, insanların ancak makul bir yaşam beklentisi varsa ve rüptüre olma olasılığı yüksek olan anevrizmaları varsa önleyici tedavi yapılması önerilmektedir.[35] Aynı zamanda, kanamamış anevrizmaların endovasküler (girişimsel) tedavisinin gerçekten yararlı olduğuna dair sınırlı kanıt vardır.[39]
Tedavi
değiştirHastanın yönetiminde, spesifik tetkik ve tedavilerin yanı sıra kişinin yaşamsal bulgularını stabilize etmek için genel önlemlerin rolü vardır. Bunlar arasında kanama kaynağını tedavi ederek yeniden kanamanın önlenmesi, vazospazm olarak bilinen bir durumun önüne geçilmesi ve olası diğer komplikasyonların önlenmesi veya tedavisi yer alır.[4]
Öncelik kişinin yaşamsal bulgularını stabilize etmektir. Bilinç düzeyi düşük olan veya düşme eğilimde olan hastaların entübe edilmesi ve mekanik olarak solunum sağlanması gerekebilir. Kan basıncı, nabız, solunum hızı ve Glasgow Koma Ölçeği sık sık izlenir. Özellikle de hastaların %15'inde başvurudan hemen sonra tekrar kanama ihtimali olduğundan, tanının doğrulanmasının ardından hastanın yoğun bakım ünitesinde takibi önerilir. Beslenme öncelikli konulardan biridir, parenteral yoldan (damardan) beslenmeyle kıyasla ağız veya nazogastrik entübasyon (ağız veya burundan mideye gönderilen tüp) beslemesi tercih edilir. Sedasyon bilinç durumunu etkileyip hasta takibini zorlaştırabileceğinden, ağrı kontrolü genel olarak sedatif etkisi daha az olan ilaçlarla sınırlanır (örneğin kodein). Derin ven trombozunu önleyebilmek için kompresyon çorapları, bacakların aralıklı pnömatik kompresyonu veya her ikisi birlikte kullanılabilir.[4] Sıvı dengesini izlemek için genellikle bir idrar sondası yerleştirilir. Hastanın huzursuzluğunu hafifletmeye yardımcı olmak için benzodiazepinler kullanılabilir.[8] Uyanık kişilere antiemetik (kusmayı engelleyici) ilaçlar verilmelidir.[7]
Başvuru esnasında bilinç durumu kötü olan, nörolojik durumunu hızla gerileyen veya BT'de beyin ventriküllerinde genişleme izlenen hastalara beyin cerrahisi uzmanı tarafından eksternal ventriküler drenaj (EVD) uygulanabilir. EVD uygulamasında dren hasta başında veya ameliyathanede yerleştirilebilir. Her iki durumda da yerleştirme sırasında sterilizasyona çok dikkat edilmelidir. Anevrizmal subaraknoid kanaması olan kişilerde EVD, intrakraniyal basıncı artıran ve serebral vazospazm riskini artırabilecek beyin omurilik sıvısı (BOS), kan ve kan yan ürünlerini ortamdan uzaklaştırmak için kullanılır. Aynı zamanda kontrollü BOS drenajı sağlayabileceğinden kafa içi basıncının kontrolünde de kullanılabilir.[40]
Tekrar kanamayı önleme
değiştirHastanın sistolik kan basıncının 140 ila 160 mmHg arasında bir yerde tutulması önerilir. Bunu başarmak için labetalol veya nikardipin gibi birçok ilaç kullanılabilir.[1]
BT taramasında büyük bir beyin içi kanama izlenen ve bilinç durumu hızla gerileyen hastalar acil cerrahi ile kanamanın boşaltılması ve anevrizmanın kapatılması işleminden fayda görürler. Diğer hastalar hızla stabilize edilir ve daha sonra transfemoral anjiyogram veya BT anjiyogram tetkiklerinden biri veya ikisi de yapılabilir. Hangi hastanın tekrar kanayacağını veya kötü prognoza sahip olacağını bilmek başlangıçta zordur. İlk 24 saatten sonra, tekrar kanama riski sonraki dört hafta boyunca %40 civarında seyretmesinden dolayı hastalara stabilize edildikten sonra kısa sürede müdahale edilmesi önerilir.[4] Tekrar kanamanın bazı belirleyicileri yüksek sistolik kan basıncı, beyindeki veya ventriküllerde hematom varlığı, düşük Hunt-Hess derecesi (III-IV), posterior dolaşımda anevrizmalar ve anevrizma boyutunun 10 mm'den büyük olmasıdır.[41]
Anjiyografide serebral anevrizma tespit edilirse anevrizmanın tekrar kanama riskini azaltmak için iki tedavi seçeneği vardır: Anevrizmanın cerrahi olarak kliplenmesi[42] veya endovasküler (girişimsel) yöntemlerle tedavisi.[43] Klipleme işlemi için kraniyotomi (kafatasının açılması), ardından anevrizmanın boynuna klipslerin yerleştirilmesini gerektirir. Koilleme büyük kan damarlarından (endovasküler olarak) girilerek gerçekleştirilir: Kasıktaki femoral artere bir kateter sokulur ve aorttan beyni besleyen arterlere (hem karotis arterler hem de vertebral arterler) ilerletilir. Anevrizma ulaşıldığında, anevrizmada kan pıhtısı oluşmasına neden olan platin koiller açılır ve böylece anevrizma kapatılır. Hangi tedavinin yapılacağına dair karar bir beyin cerrahı, nöroradyolog ve genellikle diğer sağlık profesyonellerinden oluşan multidisipliner bir ekip tarafından verilir.[4]
Genel olarak klipleme veya koilleme arasında karar hastanın yaşı, klinik durumu, anevrizmanın konumu, büyüklüğü ve şekli gibi durumlara göre karar verilir. Orta serebral arter ve bunun dallarına anjiografik olarak ulaşım zor olduğu için genellikle ilk tedavi seçeneği açık cerrahi ile kliplemedir. Baziler arter ve posterior serebral arterin cerrahi olarak ulaşılması zordur ve endovasküler tedavi için daha elverişlidir.[44] Bu yaklaşımlar genel deneyime dayanmaktadır ve farklı modaliteleri doğrudan karşılaştıran tek randomize kontrollü çalışma, küçük (10 mm'den az) nispeten genel durumu iyi, anevrizmal SAK'lı tüm insanların yaklaşık yüzde 20'sini oluşturan ön serebral arter ve ön komünikan arterin (birlikte "ön dolaşım") anevrizmalı hastalarda gerçekleştirilmiştir.[45] Uluslararası Subaraknoid Anevrizma Çalışması (ISAT)'da ön dolaşım anevrizmalarında cerrahi yerine endovasküler tedavinin tercih edildiği durumlarda hastanın ölüm riskinde veya günlük aktivitelerini gerçekleştiremeyecek düzeyde başkasına bağımlı olma ihtimalinin azaldığı (%7,4 kesin risk azalması, %23,5 göreceli risk azalması) gösterilmiş. Endovasküler koillemenin ana dezavantajı anevrizmanın tekrarlama olasılığıdır; bu risk cerrahi yaklaşımda son derece düşüktür. ISAT'de incelenen vakaların yüzde 8,3'ün uzun vadede daha ileri tedaviye ihtiyaç duymuştur. Bu nedenle, koilleme ile tedavi edilmiş insanlar, anevrizmalarının tekrarlama olasılığı nedeniyle anjiyografi veya diğer yöntemlerle yıllarca takip edilmeleri gerekir.[46] Diğer yöntemlerde ek tedavi gerektirdikleri ve tekrar oranlarının yüksek olduğu tespit edilmiştir.[47][48]
Vazospazm
değiştirVazospazm kan damarlarının daralarak beyne kan akışını azaltan ciddi bir komplikasyondur. İskemik beyin hasarına ("gecikmiş iskemi" olarak adlandırılır) ve beynin bazı kısımlarındaki oksijen eksikliğinden dolayı kalıcı beyin hasarına neden olabilir. Şiddetli ise ölümcül olabilir. Gecikmiş iskemi yeni nörolojik semptomlarla karakterizedir ve transkraniyal doppler veya serebral anjiyografi ile doğrulanabilir. Subaraknoid kanama ile başvuran kişilerin yaklaşık üçte birinde gecikmiş iskemik hasar meydana gelir ve bunların da yarısında hasar kalıcıdır.[49] Transkraniyal Doppler ile vazospazm gelişimini her 24-48 saatte bir taramak mümkündür. 120 cm/saniyeden fazla kan akış hızı vazospazmı düşündürür.[25] Ayrıca vazospazm elektrokortikografide yaygın depolarizasyonların gösterilmesiyle de tanınabilir.[50]
Kalsiyum kanal blokerleri vazospazmdan sorumlu olan damarların düz kas hücrelerine kalsiyumun girişini engelleyerek vazospazmın azaltılmasını sağlar.[17] Kanamanın 4. ve 21. günleri arasında, anjiyografide tespit edilen vazospazmda gerileme olmasa dahi ağızdan alınan bir kalsiyum kanal blokörü olan nimodipinin verilmesi ileri dönem sonuçlarını iyileştirdiğini göstermiştir.[51] Serebral vazospazmı tedavi etmek için kullanılan FDA onaylı tek ilaçtır.[19] Travmatik subaraknoid kanamada, nimodipin uzun süreli sonucu etkilemez ve önerilmez.[52] Diğer kalsiyum kanal blokerleri ve magnezyum sülfat incelenmiştir, ancak şu anda önerilmemektedir; nimodipini intravenöz olarak vermenin ayrıca bir faydası gösterilememiştir.[49]
Bazı eski çalışmalar, statin tedavisinin vazospazmı azaltabileceğini öne sürdü, ancak daha sonraki denemeleri içeren müteakip bir meta-analiz, vazospazm veya sonuçlar üzerinde statinlerin faydası gösterilemedi.[53] Mineralokortikoid aktivitesi olan kortikosteroidler vazospazmı önlemeye yardımcı olabilirken, kullanımlarının sonuçları değiştiği görülmemektedir.[54]
"Üçlü H" olarak adlandırılan bir protokol vazsopazm semptomları izlendiğinde tedavide uygulanabilir; hipertansiyon (yüksek tansiyon), hipervolemi (dolaşımdaki aşırı sıvı) ve hemodilüsyon (kanın hafif seyreltilmesi) şeklinde uygulanır.[55] Bu yaklaşımın kanıtı kesin değildir; etkisini göstermek için randomize kontrollü çalışma yapılmamıştır.[56]
Gecikmiş iskemi semptomları tıbbi tedavi ile düzelmezse vazospazm bölgelerini belirlemek ve vazodilatör ilaçları (kan damarı duvarını gevşeten ilaçlar) doğrudan artere uygulamak için anjiyografi denenebilir. Anjiyoplasti (daraltılmış alanın bir balonla açılması) da yapılabilir.[25]
Diğer komplikasyonlar
değiştirHidrosefali (beyin omurilik sıvısı akışının engellenmesi) SAK hastalarında erken veya geç dönemde ortaya çıkabilir. BT taramasında lateral ventriküllerin genişlediği görülür. Bu hastalarda ilerleyici bilinç bozukluğu ortaya çıkıyorsa, harici ventriküler drenaj, boşaltıcı L/P yapılabilir veya kalıcı ventrikülo-peritoneal şant yerleştirilebilir.[4][25] Hidrosefalinin düzeltilmesi hastanın kliniğinde ciddi bir ilerleme sağlar.[7] SAK nedeni ile hastaneye yatırılan hastaların yaklaşık yarısında elektrolit bozuklukları, kan basıncında dalgalanmalar, zatürre, kalp yetmezliği gibi problemler ortaya çıkabilir ve bunlar mevcut altta yatan hastalığın daha kötü seyretmesine sebep olur. Nöbetler hastanede kalış sırasında vakaların yaklaşık üçte birinde görülür.
Nöbet geçiren hastaların tedavisinde antiepileptik ilaçlar kullanılır. Nöbetin önlenmesi için antiepilekptik ilaçlar sıklıkla profilaktik olarak kullanılır.[25][57] Bu uygulama tartışmalıdır. 2013 Avrupa İnme Örgütü protokollerinde profilaktik kullanım tavsiye edilmezken,[58] 2012 Amerikan Kalp Derneği protokolünde kısa vadeli olarak kullanılabileceği ancak uzun vadeli kullanımın tavsiye edilmediği belirtilmektedir.[59] Konuyla ilgili literatür derlemelerinde, profilaktik antiepileptik kullanımını destekleyici yeterli kanıt bulunmamakla beraber, konuyla ilgili daha güvenilir veri toplanılabilmesi için daha kapsamlı klinik çalışmaların gerektiği belirtilmektedir.[60][61][62]
Prognoz
değiştirKısa vadeli sonuçlar
değiştirSAK sonuçları genellikle kötü bir hastalıktır.[63] SAK için ölüm oranı (mortalite) %40-50 arasındadır[21] ancak hayatta kalma oranları giderek artmaktadır.[4] Taburcu olabilen hastaların dörtte birinden fazlasında kalıcı nörolojik kayıplar bulunmaktadır. Bu hastaların ancak %5'i hiçbir kalıcı semptom kalmadan taburcu olabilmekte.[44] Minör SAK hastalarında migren gibi tanılar konulması nedeniyle bu hastalarda uzun dönem sonuçların kötü olmasına sebep olmaktadır.[22] Hastaların hastaneye başvurusu esnasında olan bazı faktörler kötü prognoz ile ilişkilidir. Bunlar: Kötü nörolojik durum, sistolik hipertansiyon, daha önce kalp krizi geçirmiş olmak, karaciğer hastalığı, BT incelemesinde kan miktarının fazla olması, arka dolaşım anevrizması olması ve ileri yaştır. Hastanede yatış sırasında vazospazma bağlı gecikmiş iskemi, intraserebral kanama olması, ventrikül içine kanama olması, 8. güne kadar ateş izlenmesi de kötü prognoz ile ilişkilidir.[64]
Dört damardan yapılan anjiyografi ile anevrizma tespit edilemeyen "anjiyogram-negatif subaraknoid kanama" olarak adlandırılan SAK, anevrizmal SAK'tan daha iyi bir prognoz sahiptir, ancak yine de iskemi, yeniden kanama ve hidrosefali riski devam etmektedir.[16] Bununla birlikte perimezensefalik SAK (beyindeki mezensefalonun etrafında kanama) çok düşük oranda tekrar kanama veya gecikmiş iskemi ihtimaline sahiptir ve bu alt tipin prognozu çok iyidir.[65]
Kafa travmasının prognozunun kısmen subaraknoid kanamanın yeri ve miktarına bağlı olduğu düşünülmektedir.[17] SAK'ın etkilerini travmatik beyin hasarının diğer yönlerinden izole etmek zordur; subaraknoid kan varlığının gerçekten prognozu kötüleştirip kötüleştirmediği veya sadece önemli bir travmanın meydana geldiğinin bir işareti olup olmadığı bilinmemektedir. Orta ve şiddetli travmatik beyin hasarı olan ve hastaneye yatırıldığında BT taramasında SAK olan hastaların, olmayanlara göre mortalite (ölüm) oranı 2 kat daha fazladır ve ciddi sakatlık ve koma riski daha yüksektir. Travmatik SAK, travma sonrası epilepsi, hidrosefali ve yoğun bakım ünitesinde daha uzun süre kalma gibi diğer kötü sonuç belirteçleri ile ilişkilendirilmiştir. Travmatik subaraknoid kanaması olan ve GKS skoru 12'den fazla olan kişilerin %90'ından fazlasının prognozu çok iyidir.
SAK'taki genetik faktörlerin prognozu etkilediğine dair mütevazı kanıtlar da vardır. Örneğin, ApoE4'ün iki kopyasına sahip olmak (Alzheimer hastalığında da rol oynayan apolipoprotein E'yi kodlayan genin bir varyantı), gecikmiş iskemi ve daha kötü bir sonuç için riski arttırdığı görülmektedir.[66] Bir SAK atağından sonra hiperglisemi (yüksek kan şekeri) oluşumu, daha yüksek kötü sonuç riski taşır.[67] Magnezyum'un anevrizma kökenli vakalarda kanama ciddiyetini hemostatik mekanizmalar nedeniyle etkilediği konusunda da yayınlar vardır.[68]
Uzun dönem sonuçlar
değiştirYorgunluk hissi, depresyon ve nörobilişsel semptomlar yaygın sekellerdir. Nörolojik olarak düzelen ve iyi sonuçlara sahip hastalarda bile anksiyete, depresyon, travma sonrası stres bozukluğu ve bilişsel bozukluk yaygındır. Subaraknoid kanaması olan insanların yüzde 46'sında yaşam kalitelerini etkileyen bilişsel bozukluklar vardır.[25] Yüzde 60'tan fazlası sık baş ağrısı yaşadığını bildirmektedir.[69] Anevrizmal subaraknoid kanama, beynin hormonal düzenleme ve üretimde merkezi bir rol oynayan iki bölgesi olan hipotalamus ve hipofiz bezinde hasara yol açabilir. SAK geçirmiş kişilerin dörtte birinden fazlasında hipopituitarizm (büyüme hormonu, luteinize edici hormon veya folikül uyarıcı hormon gibi hipotalamik-hipofiz hormonlarının bir veya daha fazlasındaki eksiklikler) gelişebilir.[70]
Epidemiyoloji
değiştir21 ülkede yapılan 51 araştırmaya göre, subaraknoid kanama insidansı yıllık 100.000'de 9,1'dir. Japonya (%22,7) ve Finlandiya'dan (%19,7) yapılan çalışmalar, bu ülkelerde sebebi bilinmeyen şekilde oranların daha yüksek olduğunu göstermektedir. Güney ve Orta Amerika ise ortalama 100.000'de 4,2 oranına sahiptir.[71]
SAK riski altındaki grup, genellikle inmeden etkilenen nüfustan daha genç olsa da[63] risk yaşla birlikte artmaktadır. Gençlerin orta yaştaki insanlara göre (risk oranı 0,1) subaraknoid kanama geçirme olasılığı daha düşüktür.[71] Risk yaşla birlikte artmaya devam etmekte ve çok yaşlılarda (85'in üzerinde) 45 ila 55 yaş arası olanlardan yüzde 60 daha yüksektir. SAK riski 55 yaş üstü kadınlarda aynı yaştaki erkeklere göre yaklaşık %25 daha yüksektir. Bunun sebebinin menopozdan kaynaklanan östrojen seviyelerinin düşmesinden kaynaklandığı düşünülmektedir.
Genetik, kişinin SAK geçirme riskini arttırabilir. Subaraknoid kanaması olan kişilerin birinci derece akrabalarında risk üç ila beş kat artar.[2] Ancak genel riski belirlemede yaşam tarzı faktörleri daha önemlidir.[63] Bu risk faktörleri sigara içme, hipertansiyon (yüksek tansiyon) ve aşırı alkol tüketimidir.[21] Geçmişte sigara içmek, hiç sigara içmemiş olanlara kıyasla iki kat daha fazla SAK riski taşır. Belirsiz önemdeki bazı faktörler; beyaz etnik köken, hormon replasman tedavisi ve diabetes mellitus koruyucu olabilir. Anevrizmal kanamaların yaklaşık yüzde 4'ü cinsel ilişki esnasında sonra ortaya çıkar ve SAK'lı kişilerin %10'u semptomlarının başlangıcında ağır nesneleri bükme veya kaldırma işiyle meşguldürler.[7]
Genel olarak, tüm insanların yaklaşık yüzde 1'inde bir veya daha fazla serebral anevrizma vardır. Bunların çoğu küçüktür ve kanama olasılığı düşüktür.[38]
Tarihçe
değiştirSubaraknoid kanamanın klinik tablosu Hipokrat tarafından tanınmış olsa da serebral anevrizmaların varlığı ve yırtılabilecekleri gerçeği 18. yüzyıla kadar belirlenememiştir.[72] İlişkili semptomlar 1886'da Edinburgh'lu Dr. Byrom Bramwell tarafından daha ayrıntılı olarak açıklanmıştır.[73] 1924'te Londra'da nörolog olarak çalışan Sir Charles P. Symonds (1890-1978) subaraknoid kanamanın tüm önemli semptomlarını tam olarak açıkladı ve "spontan subaraknoid kanama" terimini kullandı.[5][74] Symonds ayrıca tanıda lomber ponksiyon ve ksantokrominin kullanımını tanımladı.[75]
İlk cerrahi müdahale, daha sonra Edinburgh'ta çalışan Harvey Cushing'in öğrencisi olan Norman Dott tarafından gerçekleştirildi. 1930'larda anevrizmaların sarılmasını tanıttı ve anjiyogramların kullanımına öncülük etti.[5] Baltimore'da çalışan Amerikalı beyin cerrahı Dr. Walter Dandy, 1938'de cerrahi klipleri ilk tanıtan kişi oldu.[42] Sonuçları daha da iyileştirmek için 1972'de anevrizma tedavisinde mikrocerrahi kullanıldı.[76] 1980'ler, vazospazma bağlı gecikmiş iskemi tedavisi için "üçlü H" tedavisinin[55] ve bu komplikasyonu önlemek amacıyla "nimodipin" ile yapılan çalışmaların yılları oldu.[51][77] 1983'te Rus beyin cerrahı Zubkov ve meslektaşları, anevrizmal SAK sonrası vazospazm için transluminal balon anjiyoplastinin ilk kullanımını bildirdiler.[78][79] İtalyan beyin cerrahı Dr. Guido Guglielmi 1991 yılında endovasküler koil tedavisini başlattı.[6][43]
Popüler kültür
değiştir- Sanatçı Ebru Gündeş daha sonra anevrizma kökenli olduğu tespit edilen bir subaraknoid kanama geçirmişti. O dönem stüdyoda çalışırken olan kanama nedeniyle sanatçının durumu an be an görüntülenmiş ve şiddetli baş ağrısı, bayılma, bilinç kaybı dönemleri izlenmişti.[80]
- Opera sanatçısı Zehra Yıldız ve Türk Sanat Müziği solisti Yüksel Uzel de anevrizma sebepli subaraknoid kanama geçirmişlerdir.[81]
- Game of Thrones’un yıldızı Emilia Clarke da subaraknoid kanama geçirmiş ve anevrizma nedeniyle tedavi olmuştur.[82]
Kaynakça
değiştir- ^ a b c d e f g h i j Abraham (Kasım 2016). "Subarachnoid Hemorrhage". Emergency Medicine Clinics of North America. 34 (4). ss. 901-916.
- ^ a b c d Longmore, Murray; Ian Wilkinson; Tom Turmezei; Chee Kay Cheung (2007). Oxford Handbook of Clinical Medicine, 7th edition. Oxford University Press. s. 841. ISBN 978-0-19-856837-7.
- ^ a b c Carpenter (Eylül 2016). "Spontaneous Subarachnoid Hemorrhage: A Systematic Review and Meta-analysis Describing the Diagnostic Accuracy of History, Physical Examination, Imaging, and Lumbar Puncture With an Exploration of Test Thresholds". Academic Emergency Medicine. 23 (9). ss. 963-1003.
- ^ a b c d e f g h i j k l m n o p q r s t u v w "Subarachnoid haemorrhage". Lancet. 369 (9558). 2007. ss. 306-18.
- ^ a b c "Norman Dott's contribution to aneurysm surgery". Journal of Neurology, Neurosurgery, and Psychiatry. 53 (6). Haziran 1990. ss. 455-58.
- ^ a b Strother CM (1 Mayıs 2001). "Historical perspective. Electrothrombosis of saccular aneurysms via endovascular approach: part 1 and part 2". American Journal of Neuroradiology. 22 (5). ss. 1010-12. 14 Kasım 2005 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ a b c d e Ramrakha, Punit; Kevin Moore (2007). Oxford Handbook of Acute Medicine, 2nd edition. Oxford University Press. ss. 466-470. ISBN 978-0-19-852072-6.
- ^ a b c d Warrell, David A; Timothy M. Cox (2003). Oxford Textbook of Medicine, Fourth Edition, Volume 3. Oxford. ss. 1032-34. ISBN 978-0-19-857013-4.
- ^ "A systematic review of Terson's syndrome: frequency and prognosis after subarachnoid haemorrhage". Journal of Neurology, Neurosurgery, and Psychiatry. 75 (3). 2004. ss. 491-93. 30 Ocak 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ Allman, Keith G.; Iain H. Wilson (2006). Oxford Handbook of Anaesthesia, 2nd edition. Oxford University Press. ss. 408-409. ISBN 978-0-19-856609-0.
- ^ "Acute neurocardiogenic injury after subarachnoid hemorrhage". Circulation. 112 (21). 2005. ss. 3314-19.
- ^ O'Leary (2011). "Neurogenic pulmonary oedema". 11 (3). ss. 87-92.
- ^ "Traumatic subarachnoid hemorrhage: demographic and clinical study of 750 patients from the European brain injury consortium survey of head injuries". Neurosurgery. 50 (2). Şubat 2002. ss. 261-67; discussion 267-69.
- ^ "Thunderclap headache". Lancet Neurol. 5 (7). Temmuz 2006. ss. 621-31.
- ^ Parrillo, Joseph (2013). Critical care medicine: principles of diagnosis and management in the adult (4. bas.). Philadelphia, PA: Elsevier/Saunders. s. 1154. ISBN 9780323089296. 10 Eylül 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ a b c d "Subarachnoid hemorrhage without detectable aneurysm. A review of the causes". Stroke. 24 (9). 1 Eylül 1993. ss. 1403-9.
- ^ a b c "Traumatic subarachnoid hemorrhage: Our current understanding and its evolution over the past half century". Neurological Research. 28 (4). Haziran 2006. ss. 445-52.
- ^ "Dissecting aneurysms of the vertebrobasilar system. A comprehensive review on natural history and treatment options". Neurosurg Rev. 31 (2). Nisan 2008. ss. 131-40; discussion 140.
- ^ a b Fei Liu (18 Şubat 2016). "Drug treatment of cerebral vasospasm after subarachnoid hemorrhage following aneurysms". Chinese Neurosurgical Journal. 2 (4).
- ^ Kolias (Ocak 2009). "Pathogenesis of Cerebral Vasospasm Following Aneurysmal Subarachnoid Hemorrhage: Putative Mechanisms and Novel Approaches". Journal of Neuroscience Research. 87 (1). ss. 1-11.
- ^ a b c "Risk factors for subarachnoid hemorrhage: a systematic review". Stroke. 27 (3). 1 Mart 1996. ss. 544-49.
- ^ a b "Initial misdiagnosis and outcome after subarachnoid hemorrhage". Journal of the American Medical Association. 291 (7). Şubat 2004. ss. 866-69.
- ^ Dubosh (Mart 2016). "Sensitivity of Early Brain Computed Tomography to Exclude Aneurysmal Subarachnoid Hemorrhage: A Systematic Review and Meta-Analysis". Stroke. 47 (3). ss. 750-5.
- ^ a b American College of Emergency Physicians Clinical Policies Subcommittee (Writing Committee) on Acute (Ekim 2019). "Clinical Policy: Critical Issues in the Evaluation and Management of Adult Patients Presenting to the Emergency Department With Acute Headache: Approved by the ACEP Board of Directors June 26, 2019 Clinical Policy Endorsed by the Emergency Nurses Association (July 31, 2019)". Annals of Emergency Medicine. 74 (4). ss. e41-e74.
- ^ a b c d e f g "Aneurysmal subarachnoid hemorrhage". New England Journal of Medicine. 354 (4). Ocak 2006. ss. 387-96. 29 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ Chu (10 Mart 2014). "Spectrophotometry or Visual Inspection to Most Reliably Detect Xanthochromia in Subarachnoid Hemorrhage: Systematic Review". Annals of Emergency Medicine. 64 (3). ss. 256-264.e5.
- ^ "Revised national guidelines for analysis of cerebrospinal fluid for bilirubin in suspected subarachnoid haemorrhage". Annals of Clinical Biochemistry. 45 (Pt 3). Mayıs 2008. ss. 238-44. 30 Mayıs 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ "Neurogenic stunned myocardium". Curr Neurol Neurosci Rep. 9 (6). Kasım 2009. ss. 486-91.
- ^ "Subarachnoid hemorrhage grading scales: A systematic review". Neurocritical Care. 2 (2). 2005. ss. 110-18.
- ^ a b "Surgical risk as related to time of intervention in the repair of intracranial aneurysms". Journal of Neurosurgery. 28 (1). 1968. ss. 14-20. 29 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ a b "Relation of cerebral vasospasm to subarachnoid hemorrhage visualized by computerized tomographic scanning". Neurosurgery. 6 (1). 1980. ss. 1-9.
- ^ "Effect of cisternal and ventricular blood on risk of delayed cerebral ischemia after subarachnoid hemorrhage: the Fisher scale revisited". Stroke. 32 (9). Eylül 2001. ss. 2012-20.
- ^ a b "A universal subarachnoid hemorrhage scale: report of a committee of the World Federation of Neurosurgical Societies". Journal of Neurology, Neurosurgery, and Psychiatry. 51 (11). 1988. s. 1457.
- ^ "A proposed comprehensive grading system to predict outcome for surgical management of intracranial aneurysms". Neurosurgery. 42 (5). Mayıs 1998. ss. 959-68; discussion 968-70.
- ^ a b "Unruptured intracranial aneurysms". Journal of Neuroradiology. 30 (5). Aralık 2003. ss. 336-50. 20 Aralık 2010 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ Van Hoe, Willem (Temmuz 2021). "Screening for Intracranial Aneurysms in Individuals with a Positive First-Degree Family History: A Systematic Review". World Neurosurgery. Cilt 151. ss. 235-248.e5. doi:10.1016/j.wneu.2021.02.112.
- ^ "Follow-up of intracranial aneurysms in autosomal-dominant polycystic kidney disease". Kidney International. 65 (5). Mayıs 2004. ss. 1621-27.
- ^ a b International Study of Unruptured Intracranial Aneurysms Investigators (Aralık 1998). "Unruptured intracranial aneurysms—risk of rupture and risks of surgical intervention". New England Journal of Medicine. 339 (24). ss. 1725-33.
- ^ "Endovascular treatment of intracranial unruptured aneurysms: systematic review and meta-analysis of the literature on safety and efficacy". Radiology. 256 (3). Eylül 2010. ss. 887-97.
- ^ "Care of the Patient with Anuerysmal Subarachnoid Hemorrhage". AANN Clinical Practice Guidelines. American Association of Neuroscience Nurses. 14 Kasım 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 14 Haziran 2013.
- ^ Tang (9 Haziran 2014). "Risk Factors for Rebleeding of Aneurysmal Subarachnoid Hemorrhage: A Meta-Analysis". PLoS ONE. 9 (6). ss. e99536.
- ^ a b Dandy WE (1938). "Intracranial Aneurysm of the Internal Carotid Artery Cured by Operation". Annals of Surgery. 107 (5). ss. 654-59.
- ^ a b "Electrothrombosis of saccular aneurysms via endovascular approach. Part 2: Preliminary clinical experience". Journal of Neurosurgery. 75 (1). 1991. ss. 8-14.
- ^ a b "International subarachnoid aneurysm trial (ISAT) of neurosurgical clipping versus endovascular coiling in 2143 patients with ruptured intracranial aneurysms: A randomised comparison of effects on survival, dependency, seizures, rebleeding, subgroups, and aneurysm occlusion". Lancet. 366 (9488). 2005. ss. 809-17.
- ^ "Endovascular coiling versus neurosurgical clipping for people with aneurysmal subarachnoid haemorrhage". Cochrane Database of Systematic Reviews. 8 (8). 2018. ss. CD003085.
- ^ "Retreatment of ruptured cerebral aneurysms in patients randomized by coiling or clipping in the International Subarachnoid Aneurysm Trial (ISAT)". Stroke. 38 (5). 2007. ss. 1538-44.
- ^ "Intracranial aneurysms: Treatment with bare platinum coils—aneurysm packing, complex coils, and angiographic recurrence". Radiology. 243 (2). 2007. ss. 500-8.
- ^ "Long-term angiographic recurrences after selective endovascular treatment of aneurysms with detachable coils". Stroke. 34 (6). 2003. ss. 1398-403.
- ^ a b "Calcium antagonists for aneurysmal subarachnoid haemorrhage". Cochrane Database of Systematic Reviews, 3. 2007. ss. CD000277. 29 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ Dreier, Jens P.; Fabricius, Martin; Ayata, Cenk; Sakowitz, Oliver W.; Shuttleworth, C. William; Dohmen, Christian; Graf, Rudolf; Vajkoczy, Peter; Helbok, Raimund; Suzuki, Michiyasu; Schiefecker, Alois J. (May 2017). "Recording, analysis, and interpretation of spreading depolarizations in neurointensive care: Review and recommendations of the COSBID research group". Journal of Cerebral Blood Flow and Metabolism: Official Journal of the International Society of Cerebral Blood Flow and Metabolism. 37 (5): 1595–1625. doi:10.1177/0271678X16654496. ISSN 1559-7016. PMC 5435289. PMID 27317657
- ^ a b "Cerebral arterial spasm: A controlled trial of nimodipine in patients with subarachnoid hemorrhage". New England Journal of Medicine. 308 (11). 1983. ss. 619-24.
- ^ "Effect of nimodipine on outcome in patients with traumatic subarachnoid haemorrhage: A systematic review". Lancet Neurology. 5 (12). Aralık 2006. ss. 1029-32.
- ^ "Effect of statin treatment on vasospasm, delayed cerebral ischemia, and functional outcome in patients with aneurysmal subarachnoid hemorrhage: a systematic review and meta-analysis update". Stroke. 41 (1). Ocak 2010. ss. e47-52.
- ^ "Corticosteroids in the Management of Hyponatremia, Hypovolemia, and Vasospasm in Subarachnoid Hemorrhage: A Meta-Analysis". Cerebrovascular Diseases. 42 (3–4). 2016. ss. 263-271.
- ^ a b "Treatment of ischemic deficits from vasospasm with intravascular volume expansion and induced arterial hypertension". Neurosurgery. 11 (3). Eylül 1982. ss. 337-43.
- ^ "Triple-H therapy in the management of aneurysmal subarachnoid haemorrhage". Lancet Neurology. 2 (10). Ekim 2003. ss. 614-21.
- ^ "Outcome in patients with subarachnoid hemorrhage treated with antiepileptic drugs". Journal of Neurosurgery. 107 (2). Ağustos 2007. ss. 253-60. 29 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ Steiner, Thorsten (2013). "European Stroke Organization Guidelines for the Management of Intracranial Aneurysms and Subarachnoid Haemorrhage". Cerebrovascular Diseases. 35 (2). ss. 93-112. doi:10.1159/000346087.
- ^ Connolly, E. Sander (2012). "Guidelines for the Management of Aneurysmal Subarachnoid Hemorrhage: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association". Stroke. 43 (6). ss. 1711-1737. doi:10.1161/str.0b013e3182587839.
- ^ Fang, Taolin (2021). "Levetiracetam for Seizure Prophylaxis in Neurocritical Care: A Systematic Review and Meta-analysis". Neurocritical Care. doi:10.1007/s12028-021-01296-z.
- ^ Chen, Yuqi (2021). "Duration and choices of prophylactic anticonvulsants in subarachnoid hemorrhage: a systematic review and meta-analysis". Neurosurgical Review (İngilizce). doi:10.1007/s10143-020-01466-1. ISSN 0344-5607.
- ^ Marigold, Richard (2013). "Antiepileptic drugs for the primary and secondary prevention of seizures after subarachnoid haemorrhage". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD008710.pub2.
- ^ a b c "Risk factors for subarachnoid hemorrhage: an updated systematic review of epidemiological studies". Stroke. 36 (12). 2005. ss. 2773-80.
- ^ "Prognostic Factors for Outcome in Patients With Aneurysmal Subarachnoid Hemorrhage". 8 Mart 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 3 Mayıs 2022.
- ^ "Life expectancy after perimesencephalic subarachnoid hemorrhage". Stroke. 38 (4). Nisan 2007. ss. 1222-24.
- ^ "Meta-analysis of APOE genotype and subarachnoid hemorrhage: clinical outcome and delayed ischemia". Neurology. 69 (8). Ağustos 2007. ss. 766-75.
- ^ "Hyperglycemia and clinical outcome in aneurysmal subarachnoid hemorrhage: a meta-analysis". Stroke. 40 (6). Haziran 2009. ss. e424-30. 29 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ "Magnesium and Hemorrhage Volume in Patients With Aneurysmal Subarachnoid Hemorrhage". 24 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 14 Eylül 2021.
- ^ "Psychosocial outcomes at three and nine months after good neurological recovery from aneurysmal subarachnoid haemorrhage: predictors and prognosis". Journal of Neurology, Neurosurgery, and Psychiatry. 72 (6). Haziran 2002. ss. 772-81. 14 Temmuz 2007 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Nisan 2020.
- ^ "Hypothalamopituitary dysfunction following traumatic brain injury and aneurysmal subarachnoid hemorrhage: a systematic review". Journal of the American Medical Association. 298 (12). Eylül 2007. ss. 1429-38.
- ^ a b c "Incidence of subarachnoid haemorrhage: a systematic review with emphasis on region, age, gender and time trends". Journal of Neurology, Neurosurgery, and Psychiatry. 78 (12). Aralık 2007. ss. 1365-72.
- ^ "Risk factors for subarachnoid hemorrhage". Stroke. 16 (3). 1985. ss. 377-85.
- ^ Bramwell B (1886). "Spontaneous meningeal haemorrhage". Edinburgh Medical Journal. Cilt 32. s. 101.
- ^ Symonds CP (1924). "Spontaneous subarachnoid hemorrhage". Quarterly Journal of Medicine. Cilt 18. ss. 93-122.
- ^ Symonds CP (1924). "Spontaneous Sub-arachnoid Hæmorrhage". Proceedings of the Royal Society of Medicine. 17 (Neurol Sect). ss. 39-52.
- ^ "Microsurgical treatment of intracranial saccular aneurysms". Journal of Neurosurgery. 37 (6). Aralık 1972. ss. 678-86.
- ^ "Effect of oral nimodipine on cerebral infarction and outcome after subarachnoid haemorrhage: British aneurysm nimodipine trial". BMJ (Clinical Research Ed.). 298 (6674). Mart 1989. ss. 636-42.
- ^ Zubkov IuN (Eylül–Ekim 1983). "1st attempt at dilating spastic cerebral arteries in the acute stage of rupture of arterial aneurysms". Zh Vopr Neirokhir Im N N Burdenko. 5 (5). ss. 17-23.
- ^ "Balloon catheter technique for dilatation of constricted cerebral arteries after aneurysmal SAH". Acta Neurochir. 70 (1–2). Eylül–Ekim 1984. ss. 65-79.
- ^ "Arşivlenmiş kopya". 15 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Ağustos 2021.
- ^ "Türkiye Ebru'nun sağlık haberini bekliyor". Hürriyet. 3 Aralık 1999. 15 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Ağustos 2021.
- ^ O'Malley, Katie (8 Mayıs 2019). "Game of Thrones'un yıldızı Emilia Clarke: Beyin ameliyatından sonra kendimle ilgili hislerim değişti". Independent Türkçe. 15 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Ağustos 2021.
| Sınıflandırma |
|---|